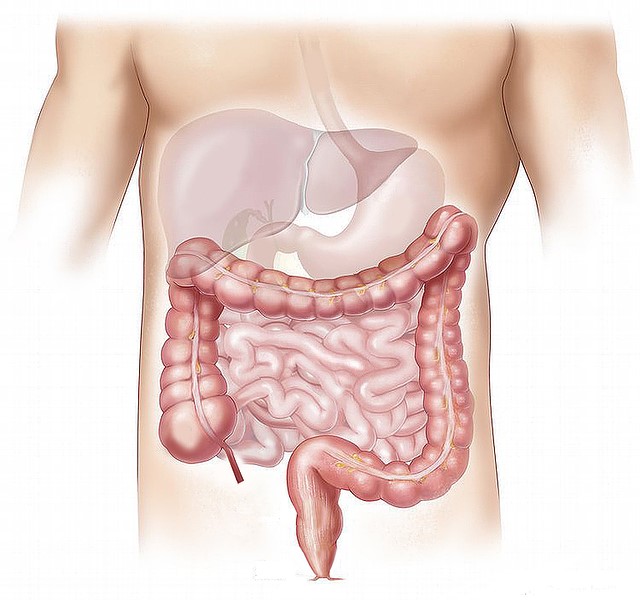
Am Anfang fühlt es sich an wie ein Magen-Darm Infekt und kommt bei vielen Menschen aus dem Nichts. Man hat jahrelang das Gleiche gegessen bis zu dem Tag X – an dem die Blähungen, Durchfälle und Verstopfungen angefangen haben – und leider nicht mehr weg gingen.
Oft schiebt man es beiseite und denkt sich nichts dabei – bis es chronisch wird. Es führt dazu, dass man während eines Restaurantsbesuches plötzlich auf Toilette rennen muss, oder die Blähungen schmerzhaft werden.
Die Symptome nehmen so stark zu, dass man sich nicht mehr traut, irgendwas zu essen, geschweige denn, an einem gesellschaftlichen Essen teilnehmen möchte. Manchmal wacht man plötzlich nachts auf und spürt Schmerzen im Oberbauch. Einige entwickeln das sogenannte Roemheld Syndrom – Gase aus dem Darm steigen auf, weil sie nicht entweichen können und drücken gegen das Zwerchfell – das Herz reagiert darauf mit Rhtymusstörungen, oder Herzrasen etc., welches Panik verursacht.
Von den Betroffenen kommt oft der Satz: „Bald kann ich gar nichts mehr essen – egal was ich esse , ich habe ständig Bauchschmerzen!“
Die meisten haben bereits mehrere Darm- und Magenspiegelungen hinter sich, die ohne Befund sind.
Diagnose: Reizdarm
Aber was heisst Reizdarm-Syndrom? Das darf man tatsächlich wörtlich nehmen!
Der Darm ist gereizt und das ist verdammt unangenehm, aber warum?
Genaue Ursachen sind noch unbekannt. Es gibt einige Vermutungen, von diversen Unikliniken und Gastroenterologen, an denen aber noch geforscht wird.
Die Vermutungen beziehen sich auf:
– Nahrungsmittelunverträglichkeiten
– Hormonschwankungen
– Schilddrüsenerkrankungen
– Autommunerkrankungen z.B. Hashimoto Thyreoidits
– Allergien
– Medikamente (Antibiotika, Hormonsubstitutionen, Immunspressiva etc.)
– Infekte
– massiver Stress
– schwere psychisch belastende Probleme
– exokrine Bauchspeicheldrüseninsuffizienz
– Fehlbesiedlung des Darmes
– Gallenblasen Entfernung
– Magensäuremangel etc.
Während bei einigen Betroffenen, die Symptome bereits von Kindheit an vorhanden sind, trifft es andere erst im Erwachsenenalter, schleichend oder von einem Tag auf den Anderen.
Die Symptome sind in den meisten Fällen gleich:
– Völlegefühl nach dem Essen schon nach kleinen Mengen
– Aufstoßen auf nüchternen Magen
– Blähungen kurz, oder Stunden nach dem Essen (viele fühlen sich schwanger)
– schmerzhafte Kolliken
– depressive Momente
– launische Phasen
– Hautbildverschlechterung
– Durchfall/Verstopfung im Wechsel
– plötzlich und unerwarteter Stuhldrang
– Hitzewallungen je nach Reizgrad des Darmes
– Hirnnebel, Kopfschmerzen, Müdigkeit
– Gewichtsverlust als auch Gewichtszunahme
– Muskel- und Gelenkschmerzen
In den meisten Fällen haben die Betroffenen bereits ein Martyrium hinter sich und wissen nicht mehr, was sie essen können und sollen, ohne sich danach mit einem Wärmekissen, bei schmerzhaften Blähungen, auf dem Sofa wiederzufinden. Kurzum, ein Reizdarm kann sehr lebenseinschränkend und eine alltägliche Belastung sein.
Aber was passiert eigentlich beim Reizdarm?
Es gibt Lebensmittel, die bestimmte Zuckerarten enthalten. Diese können aus noch nicht ganz erforschten Gründen, im Dünndarm nicht verarbeitet werden. Gelangt dieser, nicht verdaute Nahrungsbrei in den Übergang zum Dickdarm, kommt es auf Grund der anderen Bakterienbesiedlung zu einer Fermentation, wodurch Gase entstehen.
Zusätzlich kommt es zu einer Bindung von Wasser und die Darmschleimhäute können auf Grund einer Empfindlichkeitsreaktion anschwellen.
Durch das Binden von Wasser, wird der Stuhl im Dickdarm nicht mehr eingedickt, welches zu Durchfall führt.
Häufig berichten Patienten, dass sie oft Niesen müssen, die Stirnhöhlen anschwellen, oder die Nase läuft. Manchmal kommt auch Husten dazu, da auch die Schleimhäute in anderen Regionen eine Immunreaktion zeigen.
Wie sieht die Therapie bei einem Reizdarm aus?
Am Anfang wird ein Erstgespräch geführt, bei dem in akribischer Detektivarbeit, den ganzen Beschwerden auf dem Grund gegangen wird. Dabei bleibt es nicht nur beim Darm, sondern es wird auch auf die „Nebenbaustellen“ geschaut. Ebenfalls werden auch Vorkommnisse der vergangenen Jahre und der Krankheitsverlauf – wie Operationen oder sonstige Erkrankungen, die nicht in einem direkten, aktuellen Zusammenhang, zu den bestehenden Beschwerden stehen, angeschaut.
Zur Abklärung wird eine Stuhlprobe zur Analyse in ein Labor geschickt.
Aus diesen Werten werden Befunde entnommen über:

– Beschaffenheit der Darmflora
– Entzündungshinweise
– Unverträglichkeiten
– Hinweise auf Beschaffenheit der Darmflora
– Verdauungsrückstände
– ausreichende Anzahl der Verdauungsenzyme
Anhand dieser Daten und dem Beschwerdebild, wird dann der weitere Therapieplan festgelegt.
Einen Reizdarm zu therapieren erfordert sehr, sehr viel Geduld und teilweise auch Ernährungsdisziplin vom Patienten, in der Anfangszeit. Die meisten sind sehr glücklich, wenn sie auch beim Ernährungsplan merken, dass sie sich anfangs sehr umstellen müssen, aber dafür auch bewusster mit der Ernährung umgehen können. Dadurch werden auch Restaurantbesuche, oder gemeinsame Essen außer Haus, ohne Angst umsetzbar, da man gezielt die eigenen Speisen aussuchen und bestimmen kann.
Das tückische an den Lebensmitteln, die den Darm reizen ist, dass nicht nur Fertiggerichte oder Fastfood diese Zuckerarten beinhalten, sondern auch gesunde Lebensmittel.
Diese Lebensmittel werden FODMAP-Reich genannt .
FODMAP steht für:
Fermentable
Oligosachharides (Fruktane und Galaktane etc.)
Disachharides (Laktose etc)
Monosachharide (Fruktose etc.)
Polyols (Sorbit, Maltit, Xylit etc.)
Daher wird in den Therapieplan die FODMAP-ARME oder auch LOW-FODMAP Ernährung mit eingebunden. Aber keine Sorge, auch wenn es erstmal heißt, zu verzichten, gibt es genügend Lebensmittel zur Auswahl, die man essen darf.
Nach einer gewissen Zeit, werden schrittweise Lebensmittel aus der FODMAP-Reichen Liste hinzugefügt.
Eine alleinige Ernährungsumstellung wird aber noch nicht zum gewünschten Erfolg führen, da auch die weiteren Werte aus dem Laborbefund mit einbezogen werden müssen.
Auch Prä- oder Probiotika, die haufenweise angeboten und ohne konkreten Stuhlbefund eingenommen werden, können je nach Darmflora und zusätzlichen Vorerkrankungen die Symptome noch verstärken.
Habt Ihr Erfahrungen mit Reizdarm?
Schreibt uns – wir freuen uns auf Euch!
Eure Tuna
Buscherbahn 22
41836 Hückelhoven
Telefon 02433 44 44 271